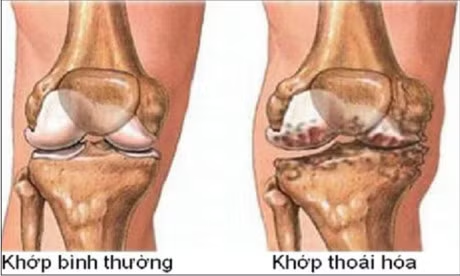
Thoái hóa khớp gối là bệnh thường gặp. Bên cạnh phương pháp điều trị nội khoa hiện nay có một số phương pháp phẫu thuật được áp dụng để điều trị căn bệnh này.
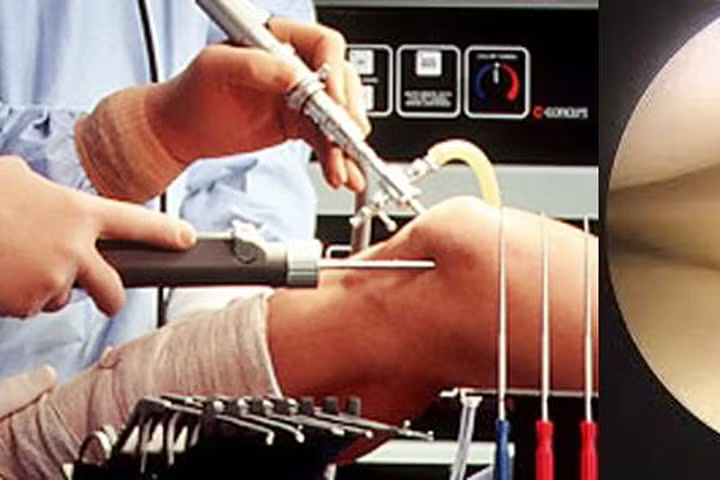
Phẫu thuật nội soi làm sạch
Phẫu thuật nội soi làm sạch khớp được chỉ định cho những bệnh nhân thoái hóa khớp gối nguyên phát có triệu chứng lâm sàng (đau, hạn chế vận động gối), điều trị nội khoa ít thuyên giảm, bao gồm: thoái hóa khớp gối giai đoạn 2 và 3; thoái hóa khớp gối có dị vật khớp gối (chuột khớp gối), có dấu hiệu kẹt khớp trên lâm sàng; thoái hóa khớp gối kèm theo viêm dày bao hoạt dịch.
Không thực hiện kỹ thuật nội soi làm sạch cho những bệnh nhân thoái hóa khớp gối giai đoạn 4 (khớp đã biến dạng, hẹp khe khớp hoàn toàn), bệnh nhân thoái hóa gối giai đoạn 2 hoặc 3 trên nền viêm đa khớp dạng thấp, hoặc có những bệnh lý mạn tính kèm theo không cho phép phẫu thuật như bệnh nhiễm trùng cấp tính toàn thân cũng như tại gối, bệnh nhân có rối loạn đông máu và các bệnh lý khác.
Phẫu thuật nội soi tạo tổn thương dưới sụn
Phẫu thuật kích thích tủy xương qua nội soi khớp gối được áp dụng cho những thoái hóa khớp gối thứ phát sau chấn thương ở người trẻ, có vùng khuyết sụn nhỏ hoặc vừa. Hiện nay, phương pháp này được áp dụng phối hợp với ghép tế bào gốc tự thân để điều trị thoái hóa khớp gối nguyên phát giai đoạn 2 và 3 cho kết quả tốt hơn: lớp sụn mới tạo thành có bản chất gần giống sụn trong (hyaline cartilage), như sụn khớp bình thường.
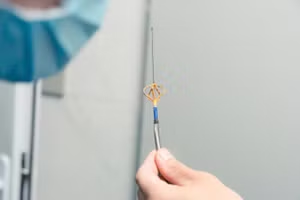
Ghép tế bào sụn tự thân
Phương pháp này áp dụng cho những bệnh nhân trẻ tuổi, có tổn thương sụn mới do chấn thương, một vị trí đơn độc và diện tích vùng khuyết sụn nhỏ và vừa. Phương pháp này có ưu điểm là phục hồi được lớp sụn mới có bản chất là sụn trong, có tính đàn hồi, tính bền vững cao, giống sụn bình thường. Nhưng có nhược điểm là bệnh nhân phải trải qua hai lần phẫu thuật, đặc biệt thì ghép tế bào sụn phải mở khớp gối. Mặt khác tế bào sụn phải nuôi cấy trong môi trường đặc biệt với giá thành cao, làm tăng chi phí điều trị. Ngay sau ghép, mảnh ghép dễ bị bong khỏi vị trí ghép, dẫn đến thất bại. Quá trình sau ghép có thể xuất hiện tăng sinh quá mức của tổ chức sụn mới gây cản trở cơ học, gây dính, hạn chế biên độ vận động của khớp.
Ghép xương sụn tự thân hoặc đồng loại
Nếu ghép mảnh sụn đơn thuần sẽ không tạo được sự liền sụn tại vị trí giáp ranh giữa mảnh ghép và nơi nhận (sụn không có mạch nuôi). Để khắc phục nhược điểm đó, ghép xương sụn (mảnh ghép bao gồm phần xương liền sụn) để tạo được sự liền xương tại vị trí ghép, nhờ đó sụn ghép sống, bám chặt và vẫn đảm bảo được chức năng của sụn. Phương pháp này được áp dụng cho những tổn thương sụn có diện tích nhỏ và vừa (1-4cm 2 ), đơn ổ, thường áp dụng cho thoái hóa khớp gối thứ phát sau chấn thương.
Ưu điểm: Tạo ra được lớp sụn mới với bản chất là sụn trong thay thế được vùng khuyết sụn. Phần sụn mới về lâu dài bám dính tốt do có sự liền xương - xương.
Nhược điểm: Tạo tổn thương mới tại vị trí lấy sụn đối với ghép tự thân. Nếu ghép đồng loại, liên quan đến vấn đề xử lý mảnh ghép và thải ghép. Trong thời gian chưa liền xương, mảnh ghép dễ rơi vào khớp tạo dị vật khớp, gây kẹt khớp khi bệnh nhân vận động.
Đục xương sửa trục
Mục đích của đục xương sửa trục là làm thay đổi trục cơ học hay trục chịu lực của chân, chuyển trọng tâm chịu lực của khớp gối từ khoang thoái hóa sang khoang lành theo trục sinh lý, làm giảm tải lên bề mặt khớp thoái hóa, giúp bệnh nhân giảm đau, làm chậm lại quá trình thoái khớp. Đục xương sửa trục thường được chỉ định trong điều trị những thoái hóa khớp gối sớm, một khoang (khoang trong hoặc khoang ngoài của khớp), thường gặp ở bệnh nhân có biến dạng chân kiểu vẹo trong (chân chữ O) hay vẹo ngoài (chân chữ X - hai bên, chữ K - một bên).
Tuy nhiên, nhược điểm của kỹ thuật này là dễ gặp tai biến liệt thần kinh mác chung do tác động đến đầu trên xương mác. Ngoài ra, sự thay đổi trục chi, mất xương cũng gây thách thức cho vấn đề thay khớp về sau.
Thay khớp
Phẫu thuật thay khớp được chỉ định khi thoái hóa khớp gối ở giai đoạn 3 và 4 và không còn đáp ứng với các phương pháp điều trị khác. Tuy nhiên, thay khớp là một phẫu thuật lớn, tiềm ẩn những rủi ro, chi phí cao, không phải tất cả bệnh nhân có chỉ định thay khớp đều đáp ứng được. Hơn nữa, tuổi thọ của khớp nhân tạo chỉ có thời hạn nhất định (chủ yếu 10-15 năm) nên ở những bệnh nhân thuộc nhóm trẻ tuổi (<55 tuổi) phải đứng trước nguy cơ thay lại khớp nhiều lần trong đời, nhất là tuổi thọ trung bình của con người ngày càng tăng. Vì vậy, chỉ định phẫu thuật thay khớp gối phải xét trên nhiều khía cạnh, như mức độ thoái hóa, tuổi, khả năng đáp ứng với các phương pháp điều trị khác.