Tuy nhiên, nhờ tiến bộ y học, từ thụ tinh trong ống nghiệm (IVF) tới đông lạnh mô buồng trứng và thậm chí là cấy ghép toàn bộ tử cung, đã khiến việc có con đối với những người bị vô sinh hoặc hiếm muộn không còn là vấn đề bất khả thi.
Đông lạnh trứng, tinh trùng và phôi thai
 |
Đứa trẻ đầu tiên được thụ thai nhờ sử dụng “con giống” đông lạnh đã chào đời vào năm 1953. Hàng chục năm sau, thế giới cũng đón nhận đứa trẻ đầu tiên ra đời từ một phôi thai đông lạnh vào năm 1984 và sau đó hai năm là ca sinh nở thành công đầu tiên từ một noãn bào (trứng) đông lạnh.
Từng được coi là kỹ thuật vô cùng mới mẻ, nhưng việc đông lạnh trứng, tinh trùng và phôi hiện đã trở thành một lựa chọn tiêu chuẩn trong việc chữa trị các vấn đề sinh sản.
Nhờ có chúng, phụ nữ trải qua quá trình hóa trị liệu có thể bảo tồn những quả trứng khỏe mạnh; các cặp vợ chồng chọn thụ tinh trong ống nghiệm có thể dự trữ các phôi cho tương lai và mọi người có thể hiến tặng trứng, tinh trùng và phôi để giúp những người vô sinh thụ thai.
Tối ưu hóa quá trình thụ tinh trong ống nghiệm
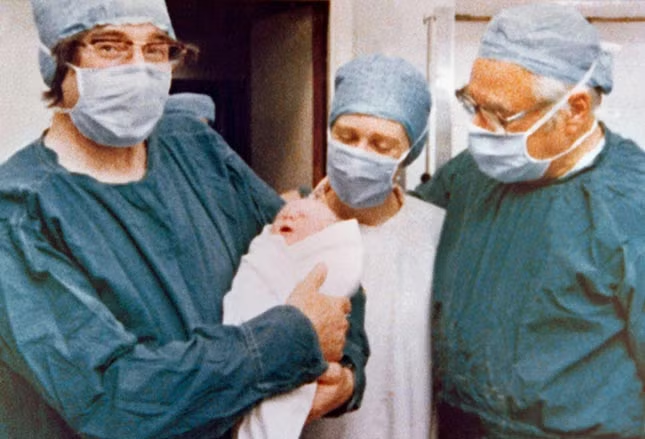 |
Đúng như tên gọi, IVF là quá trình cho tinh trùng thụ tinh với trứng trong ống nghiệm, sau đó phôi tạo ra sẽ được chuyển vào tử cung của người mẹ.
Đứa trẻ đầu tiên ra đời bằng phương pháp này là Louise Joy Brown vào năm 1978 và kể từ đó, hàng triệu ông bố, bà mẹ đã được thỏa mãn ước nguyện có con nhờ IVF. Các kỹ thuật, chẳng hạn như soi nhiễm sắc thể phôi và giám sát sự phân bào đã cải thiện tỉ lệ thành công của IVF.
Kỹ thuật soi nhiễm sắc thể cho IVF
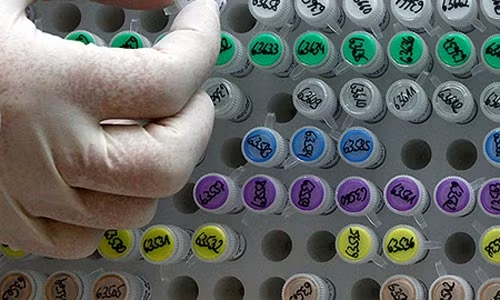 |
Các chuyên gia IVF hiện đang thực hiện việc soi nhiễm sắc thể ở các phôi 5 ngày tuổi và đưa ra kết quả phân tích di truyền bao quát hơn so với các dạng xét nghiệm kiểm tra trước đây.
Kỹ thuật này có thể gia tăng tỉ lệ thụ thai thành công cũng như cắt giảm một nửa số trường hợp sảy thai, thông qua nhận diện các phôi khỏe mạnh hơn để cấy ghép vào tử cung.
Kỹ thuật giám sát phân bào cho IVF
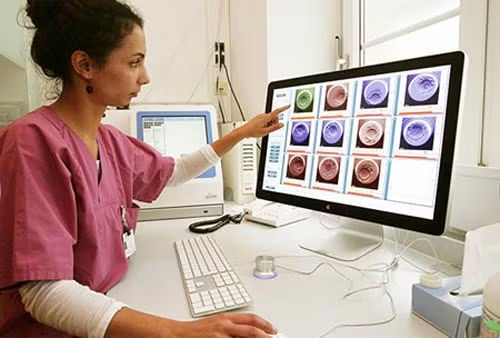 |
Các chuyên gia hiện sử dụng việc ghi hình tua nhanh thời gian để giám sát các phôi IVF trong 5-6 ngày trong phòng thí nghiệm, để xác định thời điểm chúng phát triển thành các túi phôi (blastocyst). Kỹ thuật này cho phép họ lựa chọn các phôi dường như phát triển bình thường nhất cho việc cấy ghép vào tử cung.
Cấy ghép một phôi thai
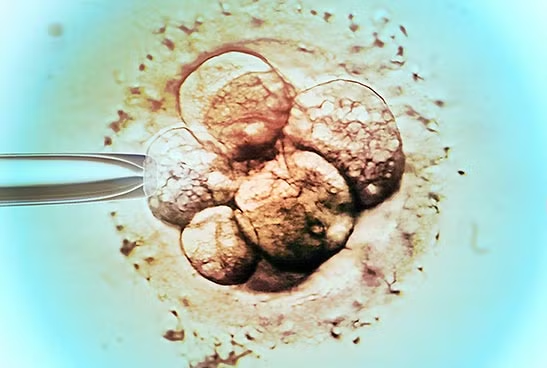 |
Trước đây, để tăng tỉ lệ thụ thai, các bác sĩ thường cấy ghép 2 hoặc nhiều phôi vào tử cung sau 1 hoặc 2 ngày, với hy vọng một phôi trong số đó sẽ “đậu lại” thành công.
Hiện nay, thay vào đó, nhiều bệnh nhân lại đang được cấy vào tử cung chỉ 1 phôi có thời gian nuôi phát triển bên ngoài dài hơn.
Theo giải thích của các chuyên gia, thời gian phát triển thêm như vậy sẽ dẫn tới tỉ lệ cấy phôi thành công cao hơn và giảm nguy cơ thai bị sinh non.
Mang thai hộ
 |
Trường hợp mang thai hộ chính danh đầu tiên trên thế giới được báo cáo ở Mỹ vào năm 1985. Mang thai hộ được thực hiện trên cơ bản là kỹ thuật IVF thông thường, nên không phức tạp về mặt kỹ thuật.
Người vợ trong cặp vợ chồng có nhu cầu nhờ mang thai hộ sẽ được kích thích buồng trứng, theo dõi và chọc hút noãn. Noãn sẽ được thụ tinh với tinh trùng người chồng để tạo phôi.
Phôi có thể được chuyển ngay vào tử cung người phụ nữ mang thai hộ hoặc phôi sẽ được đông lạnh, rồi được rã đông và cấy vào tử cung người nhận mang thai hộ vào thời điểm thích hợp.
Người chồng trong cặp vợ chồng nhờ mang thai hộ phải đảm bảo có đủ tinh trùng để IVF và người vợ phải có dự trữ buồng trứng đủ để cho việc thực hiện IVF.
Vấn đề chính đối với phương pháp này thường là các tranh cãi xung quanh vấn đề pháp lý và đạo đức.
Bơm thẳng tinh trùng vào trứng (ICSI)
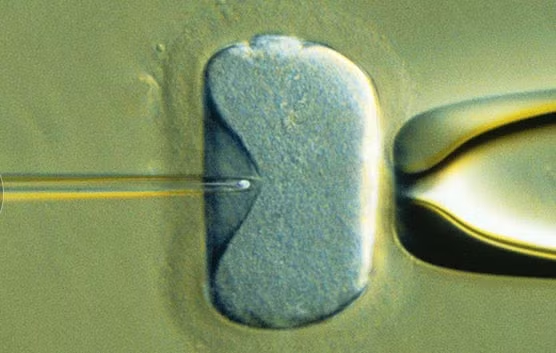 |
Được phát triển vào đầu những năm 1990, kỹ thuật ICSI bao gồm việc bơm trực tiếp một tinh trùng vào một noãn bào (trứng) để tạo ra quá trình thụ tinh.
Kỹ thuật này từng được dùng phổ biến nhất để giải quyết các vấn đề vô sinh ở nam giới, với tỉ lệ thụ tinh thành công khoảng 50 – 80%.
Song, một nghiên cứu đăng tải trên tạp chí JAMA thống kê rằng, trong các ca IVF mới ở Mỹ, ICSI ngày càng được sử dụng như kỹ thuật bổ trợ cho IVF, với tỉ lệ dùng tăng từ 36,4% năm 1996 tới 76,2% vào năm 2012, bất kể nam giới trong các trường hợp này có bị vô sinh hay không.
Đông lạnh mô buồng trứng
 |
Theo các chuyên gia, giới hạn khả năng sinh sản tự nhiên của một người phụ nữ chủ yếu nằm ở buồng trứng, chứ không phải tử cung của cô ấy.
Vì vậy, về mặt lý thuyết, chúng ta vẫn có thể đông lạnh mô buồng trứng của phụ nữ ở độ tuổi đạt đỉnh về khả năng sinh sản (có thể quanh ngưỡng 29-30 tuổi) và “đánh thức” chúng khi chủ nhân sẵn sàng hoặc muốn sinh con.
Kỹ thuật đông lạnh mô buồng trứng vì lẽ đó đã được phát triển và ra đời tương đối gần đây. Kỹ thuật này bao gồm việc phẫu thuật trích lấy một phần hoặc toàn bộ mô buồng trứng của người phụ nữ, đông lạnh để lưu trữ rồi tái cấy ghép trở lại vào thời điểm thích hợp.
Theo thống kê, cho tới hiện tại, đã có khoảng 30 ca mang thai thành công từ mô buồng trứng đông lạnh, nhưng kỹ thuật này vẫn còn được coi là mang tính thử nghiệm.
Tất cả những người áp dụng kỹ thuật như trên đều là phụ nữ bị mắc bệnh ung thư và phải đông lạnh mô buồng trứng trước khi làm hóa trị hoặc xạ trị nhằm không gây tổn hại đến khả năng sinh sản của họ.
Cấy ghép tử cung
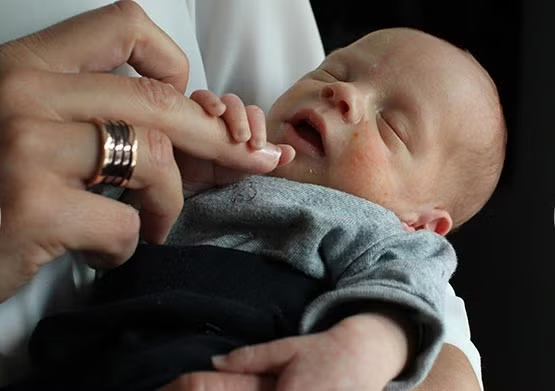 |
Năm ngoái, một phụ nữ được cấy ghép tử cung của người khác ở Thụy Điển, đã sinh ra một bé trai khỏe mạnh. Theo báo cáo, bệnh nhân nữ 36 tuổi chào đời không có tử cung, dù vẫn có các buồng trứng hoạt động bình thường.
Cô đã được cấy ghép tử cung do một người bạn gia đình, 61 tuổi hiến tặng. Người này trải qua giai đoạn mãn kinh 7 năm trước đó.
Đây được coi là trường hợp thành công đầu tiên kiểu này trên thế giới. Các ca cấy ghép tử cung trước đây, vốn được thử nghiệm với những phụ nữ sinh ra không có tử cung hoặc tử cung “lỗi”, hoặc thất bại trong việc giúp bệnh nhân thụ thai hoặc dẫn đến sảy thai.
Trường hợp của người phụ nữ Thụy Điển nói trên đang làm dấy lên hy vọng mới cho hàng triệu phụ nữ vô sinh trên thế giới.
Điều này là vì dị tật bẩm sinh và việc chữa trị ung thư thường là những nguyên nhân chính khiến một phụ nữ không có hoặc không còn tử cung hoạt động bình thường.
Nếu những phụ nữ này muốn có con của chính mình, lựa chọn duy nhất hiện nay của họ là nhờ người mang thai hộ, vốn gặp rất nhiều rắc rối về mặt pháp lý và đạo đức.
Tuy nhiên, trong dư luận vẫn còn những hoài nghi về sự an toàn và hiệu quả của phương pháp mang tính can thiệp sâu này. Các chuyên gia nghiên cứu vẫn đang tiếp tục thử nghiệm cấy ghép tử cung cho 8 cặp vợ chồng vô sinh khác để xác định xem liệu kỹ thuật này có thể ứng dụng rộng rãi hay không.